
O papiloma é uma neoplasia benigna da pele, cuja característica distintiva é uma papila base de tecido conjuntivo coberta por epitélio na parte superior. Os papilomas aparecem em humanos em várias áreas do corpo (na pele, membranas mucosas, em órgãos internos e outras localizações) e na maioria dos animais.
Os papilomas se desenvolvem do epitélio transicional ou escamoso para a forma de formações densas e macias no chamado pedúnculo. O tamanho dessas formações geralmente varia de 1 a 2 centímetros de diâmetro, e a superfície externa delas tem uma tonalidade branca ou marrom sujo. Às vezes, os papilomas crescem em direções diferentes e tornam-se como a couve-flor ou o pente de um galo.
Os papilomas são removidos para um efeito cosmético se ocorrerem em áreas visíveis do corpo - no pescoço, braços, rosto, porém, se ocorrerem em muitas áreas da membrana mucosa, por exemplo, na laringe, podem ser provocados distúrbios de patência que ameaçam a vida do paciente. No caso da laringe, o papiloma pode bloquear as vias respiratórias, causando problemas de voz ou a impossibilidade de respirar normalmente, no caso da bexiga os papilomas provocam hematúria. Se vários papilomas forem formados no corpo, isso indica o início de papilomatose.
Etiologia dos papilomas
Na maior parte, a ocorrência de papilomas é provocada por uma infecção viral - o papilomavírus humano (HPV), embora às vezes os papilomas possam ocorrer congênitos ou como complicações de doenças inflamatórias.
Quando o HPV entra no corpo humano, sua atividade geralmente começa a se manifestar depois de um longo tempo. Muitas vezes, alguns fatores provocadores contribuem para a ativação do papilomavírus, a partir do qual começam a surgir neoplasias moles na pele ou nas mucosas. Os especialistas incluem estresse, diminuição da imunidade, enfraquecimento do corpo devido ao tratamento, deficiência de vitaminas no corpo, traumas na pele como os principais fatores que provocam papilomas.
Basicamente, as pessoas são infectadas com o papilomavírus sexualmente, entretanto, também são possíveis casos de infecção doméstica com imunidade muito baixa ou na presença de áreas danificadas da pele do corpo que podem entrar em contato com um portador de HPV. O aparecimento de papilomas indica a ativação do vírus existente, o que é igualmente possível para mulheres e homens. Um bebê pode ser infectado com este vírus ao passar pelo canal de parto de uma mãe infectada.
Classificação das manifestações de HPV
O papilomavírus humano que infecta as membranas mucosas e a pele pode ser classificado nas seguintes formas:
- forma clínica que pode ser detectada no exame de rotina: verrugas genitais, papulares e papilares, verrugas exofíticas, além de cervicite e erosão cervical na mulher;
- forma subclínica, em que as formações não apresentam sintomas, não são visíveis e só podem ser detectadas durante a endoscopia: formações invertidas (crescendo para o interior das mucosas), verrugas planas, bem como verrugas no canal cervical;
- forma latente, caracterizada pela ausência de clínica e detectada exclusivamente pelos resultados das análises;
- forma feminina ou forma cervical, expressa por câncer cervical ou displasia de vários estágios.
Quando as mulheres são infectadas com HPV altamente oncogênico como resultado do contato sexual, a probabilidade de neoplasias malignas no canal cervical aumenta dramaticamente. Quando infectado com outros tipos do vírus, a probabilidade de oncologia não é tão alta, no entanto, um tumor cancerígeno pode ocorrer no reto ou cavidade oral. Nos homens, a probabilidade de câncer devido ao HPV existe no ânus, pênis e reto.
Tipos e formas de papilomas
É muito importante identificar corretamente os papilomas que aparecem no corpo. Seus tipos dependem diretamente da cepa do vírus resultante, que, entrando no corpo humano, contribui para o processo de divisão celular excessiva da pele, resultando em papilomas.
As cepas de HPV podem ser oncogênicas e não oncogênicas. Existem muitas outras variedades não oncogênicas e, via de regra, não trazem nada ao paciente, exceto desconforto estético externo.
Tal manifestação pode ser facilmente removida, resolvendo assim o problema. No entanto, se as neoplasias surgirem na área das membranas mucosas, isso indica processos patológicos graves. Tal deslocamento significa que uma pessoa foi infectada com uma cepa de HPV oncogênica, portanto, uma terapia antiviral complexa é extremamente necessária. Para distinguir entre diferentes tipos de papilomas, basta compará-los entre si e identificar as características distintivas de uma ou outra subespécie.
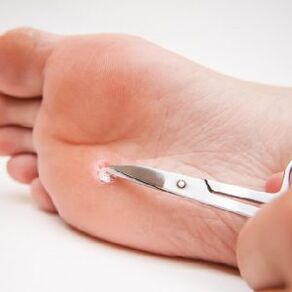
Verrugas simples
Papilomas simples ou verrugas são o tipo mais comum de papilomavírus causado por várias cepas de uma vez. Essas cepas de HPV são transmitidas não apenas sexualmente, mas também por contato e na vida cotidiana, o que leva a estatísticas que indicam que 30% da população mundial encontrou esse tipo de HPV pelo menos uma vez na vida.
Os papilomas simples ou verrugas vulgares (comuns) localizam-se mais frequentemente noutros locais das extremidades superiores, nomeadamente nas mãos, mas por vezes também podem ocorrer no corpo, solas e pés, palmas, dedos. Sua peculiaridade é que tais verrugas aparecem em locais com pele danificada devido à diminuição da imunidade local. Esses papilomas ocorrem na área da planta do pé ou das palmas das mãos devido ao contato com produtos químicos domésticos de baixa qualidade, sudorese abundante, vários danos à pele, dermatite.
A verruga vulgar exteriormente se parece com neoplasias papilares de pele com alguns milímetros de diâmetro no início da doença. Nesse caso, a cabeça da verruga tem textura homogênea e macia e se eleva acima da superfície da pele. É mal pigmentado e sua raiz penetra profundamente na pele, onde recebe nutrição dos vasos. Como resultado dessa nutrição, as verrugas crescem gradualmente, enquanto não apenas seu tamanho muda, mas também o grau de pigmentação. Além disso, o cabelo geralmente cresce no centro desses papilomas, o que é uma variante da norma e não indica neoplasia maligna.
Papilomas planos
Crescimentos cutâneos como esses parecem pequenas placas achatadas amareladas que se elevam um pouco acima da superfície da pele. Sua estrutura é densa, com raiz subcutânea profunda, evidenciada por frequentes dores ao pressionar a verruga ou quando esta se danifica no dia a dia. A localização de tais papilomas é mais freqüentemente o rosto e as mãos. Às vezes, podem ocorrer no ânus ou nos grandes lábios nas mulheres e no escroto nos homens. Devido ao suprimento de sangue ativo, eles têm uma tendência ascendente ativa.
A principal característica dos papilomas planos é a dificuldade de tratamento. Após o tratamento cirúrgico dessas neoplasias, as cicatrizes e cicatrizes geralmente permanecem em seus lugares.
Verrugas genitais
As verrugas genitais ocorrem na região da virilha ou nas membranas mucosas. Externamente, são neoplasias papilares finas de 2 a 3 milímetros de diâmetro. Esses condilomas crescem rapidamente, formando um grande crescimento de pele a partir de uma pequena papila única, lembrando uma couve-flor ou uma crista de galo.
O principal perigo das verrugas genitais é o alto risco de infecção, inflamação de neoplasias na vagina ou pequenos lábios nas mulheres. Eles podem ser facilmente feridos, após o que a infecção penetra no corpo em alta velocidade. Além disso, um grande problema associado às verrugas genitais é o alto risco de recorrência, que não é reduzido nem mesmo com o uso de tratamento antiviral e com a remoção de neoplasias. Várias cepas do vírus podem causar verrugas genitais, algumas das quais podem ser perigosas para as mulheres em termos de processo maligno.
Papilomas filiformes
Papilomas roscados com haste fina, a parte superior coroada pela cabeça da neoplasia. São muito difíceis de confundir com outras espécies devido ao seu aspecto especial, portanto, olhando para a foto dos papilomas filamentosos, podem ser diferenciadas de outras variedades.
Essas neoplasias aparecem com mais frequência após os 45 anos de idade em áreas onde prevalece a pele fina - no peito, axilas, no pescoço. O aumento no tamanho dessas neoplasias é seu alongamento adicional. A cabeça dos papilomas filamentosos é geralmente amarelada ou rosada, a pigmentação não é expressa, na maioria das vezes muito fraca.
Mols internos
Qualquer neoplasia na superfície dos órgãos internos de uma pessoa pode ser classificada como um subgrupo de manchas internas. Estes são os condilomas intragástricos, papilomas no reto, neoplasias na garganta e boca, neoplasias nas paredes da bexiga. Uma característica distintiva desses papilomas é a impossibilidade de seu reconhecimento sem a realização de procedimentos médicos e diagnósticos adequados. No entanto, a doença pode ser suspeitada por sintomas especiais. O perigo de tais neoplasias é identificado em cada caso.
Se houver papilomas na bexiga, pode ocorrer sangramento ou câncer com o tempo.
Se o papiloma estiver localizado na laringe, ele ajuda a bloquear a respiração e interfere na função de fala da pessoa.
Papilomas Lewandowski-Lutz
A epidermodisplasia verrucosa ou papilomas de Lewandowski-Lutz é uma patologia muito rara que afeta principalmente apenas crianças ou adolescentes. Acontece que essa doença pode ser herdada e espalhada em uma família.
O quadro clínico da doença se manifesta na forma de numerosas verrugas com manchas marrom-avermelhadas na área dos pés e das mãos. Uma característica da patologia é o fato de que, quando os papilomas estão localizados em áreas do corpo expostas à radiação ultravioleta, em um terço dos casos renascem em neoplasias malignas e crescem em áreas de tecidos vizinhos.

Locais de papilomas
Papilomas filamentosos, vulgares ou pontiagudos, assim como os condilomas, são os mais comuns na prática médica. O local de localização das verrugas filamentosas é a face, as vulgares localizam-se mais frequentemente na região dos pés ou mãos e os condilomas são exclusivamente nas mucosas (cabeça do pênis e na uretra nos homens, na região dos pequenos lábios e vagina nas mulheres), mas acontece que qualquerdessas verrugas podem ocorrer em um lugar incomum para eles.
Não é difícil remover esses papilomas nas condições modernas, mas o perigo é o fato de que, com a diminuição da imunidade, novos papilomas podem reaparecer, o que levará a consequências mais graves para a saúde, por exemplo, a ocorrência subsequente de verrugas genitais está repleta de desenvolvimento de câncer cervical em mulheresútero. As verrugas plantares são mais comuns nas solas ásperas dos pés e dos pés. Ocasionalmente, um espinho pode se desenvolver no polegar após danos graves à pele da área.
Em geral, a papilomatose é uma forma generalizada de patologia, na qual as neoplasias se formam em todo o corpo humano. Esses crescimentos têm um aspecto característico, portanto, tendo visto as manifestações da doença uma vez, não pode mais ser confundida com qualquer outra doença.
Sintomas de HPV
O sintoma mais comum do papilomavírus no corpo humano é o aparecimento de papilomas na pele.
O restante dos sintomas depende diretamente da localização e do tipo de doença. Dependendo dos sinais acima, os sintomas do HPV podem ser os seguintes:
- As verrugas genitais ocorrem nas membranas mucosas dos órgãos genitais, boca, laringe, reto e na superfície interna do estômago. Os sintomas do início da patologia na área genital são coceira e um odor desagradável. Se tais sintomas começarem a incomodar, em nenhum caso devem ser ignorados, pois muitas vezes a causa de sua ocorrência pode ser de natureza oncogênica.
- Papilomas intraductais na área dos ductos das glândulas mamárias, cujos sinais são vermelhidão na área dos mamilos, leve coceira e queimação. Além disso, se você pressionar o mamilo com esse papiloma, um ichor ou secreção verde começa a vazar dele. O perigo do papiloma intraductal é sua degeneração gradual e possível em câncer de mama.
- As verrugas plantares são expressas em calosidades ativas na área das solas dos pés, que, ao caminhar ou pressioná-las, causam dor de forma aguda.
- Os papilomas na área da laringe não são inicialmente expressos em nenhuma sintomatologia específica, mas gradualmente essa patologia leva a uma mudança na voz da pessoa, sensação de coma na garganta e comprometimento das funções respiratórias. Além disso, o paciente começa a sentir dificuldade para engolir.
- As verrugas planas em adolescentes ocorrem com mais frequência na área externa das mãos e na parte inferior do rosto. A sintomatologia é muito turva e é mais freqüentemente expressa em prurido leve e raro das neoplasias.
Patogênese
Na presença de HPV no corpo humano, é mais frequentemente possível concluir que a imunidade está reduzida. Uma vez no corpo, os vírus iniciam o processo de infecção da camada epitelial basal, tornando o principal viés de afetar a área de transição do epitélio estratificado escamoso para o cilíndrico. Em células infectadas, podem existir 2 formas de vírus - epissomal (fora dos cromossomos celulares) com uma natureza benigna e introssômico (integrado nos genomas celulares) com uma natureza parasita maligna.
O período de incubação do papilomavírus pode variar desde o momento em que o vírus entra no corpo até as primeiras manifestações da doença em um período de 14 dias a alguns anos. A natureza da infecção pelo papilomavírus humano é geralmente latente, ou seja, oculta. Ao mesmo tempo, várias variedades de patologias podem se instalar no corpo humano ao mesmo tempo e, sob a influência de certos fatores, cada uma delas pode, ao mesmo tempo, começar a se manifestar por meio da reprodução ativa. Nesse caso, surge um estágio da doença, no qual as manifestações clínicas começam a ser identificadas.
Muitas vezes (até 90% de todos os casos de infecção por HPV), o corpo humano se autocura dessa patologia por 6-12 meses, mas em 10% dos casos restantes a doença pode se tornar crônica com um curso longo, recidivas e a possibilidade de malignidade do processo.
Diagnóstico de doenças
Ultra-som para papilomas
No diagnóstico de papilomas, a ultrassonografia não é utilizada como principal método de pesquisa, mas como método complementar, confirmando a correção do suposto diagnóstico. Basicamente, o ultrassom é usado para diagnosticar papilomas em órgãos internos quando se trata de sua transformação maligna.
A ultrassonografia é usada entre as técnicas de verificação instrumental para o diagnóstico de papiloma intraductal.
A realização de ultrassonografia neste caso não permite que o especialista examine os ductos das glândulas mamárias, porém, auxilia na diferenciação do papiloma intraductal em relação à suspeita de câncer de mama, possibilitando a exclusão da galactorreia em prolactinoma. Além disso, o ultrassom pode ajudar a detectar a ocorrência de neoplasias com papiloma da bexiga. No entanto, o ultrassom, neste caso, é eficaz apenas se as neoplasias excederem 1 centímetro de diâmetro.

Diagnóstico de PCR ao fazer um diagnóstico
O diagnóstico da doença em questão é feito por médicos, dermatologista e venereologista. Uma vez que o número de tipos de vírus é diverso, é importante determinar com precisão com qual tipo o paciente está infectado e se essa cepa tem caráter oncogênico. Visualmente, é possível fazer um diagnóstico preciso apenas no caso das verrugas genitais clássicas, por isso, se houver suspeita de infecção pelo HPV, os especialistas sempre utilizam a raspagem por PCR.
A reação em cadeia da polimerase (PCR) convida os pesquisadores não apenas a determinar a presença do HPV no corpo, mas também a demonstrar seu tipo, oncogenicidade e o número de vírus no momento do diagnóstico. Isso é muito importante em termos de diagnóstico, pois se houver informações sobre a porcentagem do vírus no organismo, é possível determinar a data aproximada da infecção e estabelecer os contatos do paciente para a realização da terapia etiotrópica.
Com base nos resultados dos diagnósticos de PCR, é possível determinar o curso crônico da infecção ou seu surto único devido à diminuição da imunidade. Essas informações dão ao especialista a oportunidade de prescrever terapia adequada a um caso específico. Normalmente, o diagnóstico de PCR é realizado na forma de rastreio. Se for confirmada a presença de um vírus no corpo, o paciente continua a ser examinado por outras técnicas.
Biópsia de HPV
A biópsia em medicina refere-se ao procedimento de coleta de amostras de tecido humano para exame subsequente por coloração com corantes especiais. A biópsia é muito comum no câncer, assim como na suspeita de HPV. Na véspera do tratamento do papilomavírus, os médicos devem descartar a natureza oncológica das neoplasias.
A biópsia é uma técnica diagnóstica altamente precisa que, se houver suspeita de HPV, pode ser expressa em estudos citológicos ou histológicos.
O exame citológico é um estudo das células do corpo sob um microscópio, projetado para demonstrar aos especialistas as alterações que uma infecção viral causou nessas células. Para a prevenção e detecção precoce do câncer cervical, são retiradas células desse órgão para exame citológico em uma mulher. Se os tipos de HPV oncogênicos forem detectados em mulheres, mesmo na ausência de manifestações e sinais externos, estudos citológicos são atribuídos a eles anualmente, permitindo que observem atempadamente os sinais de displasia cervical. O fato é que a displasia desse órgão é completamente curável, e se você não iniciar o desenvolvimento do processo, o câncer cervical no corpo não vai se desenvolver, mesmo com um tipo de vírus oncogênico.
Para diagnosticar com precisão o HPV, é realizado um estudo histológico, para o qual não é retirada uma raspagem superficial de células do paciente para análise, mas um pedaço de tecido, o que permite examinar a localização correta das camadas celulares, características do tecido e identificar características oncológicas. No exame histológico com o auxílio de soluções, a amostra de tecido retirada é desidratada e embebida em parafina, após o que são feitos cortes em micrótomo, que permitem a obtenção de camadas com espessura de 0, 1 milímetro. As camadas removidas são coradas com corantes especiais para revelar células patológicas durante o exame microscópico e determinar sua natureza.
Tratamento da papilomatose
O tratamento do papilomavírus é sempre realizado de acordo com um esquema individual. Se um vírus é detectado durante o diagnóstico, mas ainda não há manifestações, o paciente é prescrito terapia citostática etiotrópica, que efetivamente “acalma” o vírus por vários anos.
Se uma pessoa é portadora de HPV, ela deve se submeter regularmente a um diagnóstico de PCR para identificar os sinais iniciais do desenvolvimento da doença. Além disso, o portador deste vírus é obrigado a usar anticoncepcionais de barreira para não infectar os parceiros sexuais.
Ao detectar papilomavírus, é obrigatório o uso de agentes antivirais no tratamento. Em geral, os imunomoduladores e os preparados vitamínicos são indicados para absolutamente todos os pacientes com HPV.
Quando os papilomas aparecem nas mucosas ou na pele, dependendo da localização e dos sintomas, recorre-se à criodestruição, eletrocoagulação e remoção dos tumores a laser. Às vezes, os papilomas também são removidos com uma técnica mais moderna - usando ondas de rádio. Em caso de sinais de malignidade do papiloma, ele é removido cirurgicamente junto com os tecidos saudáveis circundantes ao redor do tumor. É importante saber também que a retirada do papiloma não leva à cura completa, pois o vírus permanece no corpo e pode reaparecer.
Não existem medicamentos para a eliminação completa deste vírus do organismo na medicina moderna, portanto, quando esse diagnóstico é detectado, mesmo na ausência de manifestações, a pessoa deve fazer exames regulares para detectar o desenvolvimento da patologia.
Uma vez que o papilomavírus é mais frequentemente transmitido sexualmente, vale a pena escolher um método contraceptivo de barreira e, se uma mulher estiver planejando uma gravidez, é importante realizar medidas diagnósticas em tempo hábil e fazer terapia que reduza a probabilidade de infecção da criança com esse vírus.
Prevenção de doenças
É possível prevenir o aparecimento de papilomas no corpo observando as regras básicas de higiene pessoal e desinfecção oportuna de quaisquer feridas. É imprescindível o uso de toalha separada, pente, aparelhos de manicure, sapatos para cada membro da família no dia a dia, e sexo intermitente sempre deve ser protegido com preservativos. É importante também, após a relação sexual, sempre tomar banho e tratar as áreas de contato da pele e das mucosas, pois o vírus leva algum tempo para entrar no corpo humano.
Na medicina moderna, também existe uma vacina contra o papilomavírus humano. Já foi testado em 72 países ao redor do mundo e é eficaz contra 16 e 18 subtipos de HPV, que causam câncer cervical em 90% de todos os casos diagnosticados. Além disso, a vacinação luta com sucesso contra os vírus dos subtipos 6 e 11, que provocam o desenvolvimento de verrugas genitais, que são difíceis de tratar. Devido à via sexual de infecção por esses vírus, é recomendável vacinar antes do início da atividade sexual de uma pessoa. Na maioria das vezes, os especialistas recomendam o uso da vacina três vezes para meninas de 11 a 12 anos. A Organização Mundial da Saúde recomenda vacinar meninos também, para prevenir a possibilidade de circulação do HPV.
Os papilomas são perigosos?
O papilomavírus é um fator de risco para o desenvolvimento de patologias oncológicas. Na maioria das vezes, devido a esse vírus, ocorre o câncer cervical, o câncer dos órgãos genitais externos (vulva, glande do pênis). No entanto, a infecção por HPV nem sempre leva ao câncer. Existem muitos subtipos desse vírus com baixo índice oncogênico, por exemplo, os subtipos 6, 11, 42, 43, 44, que formam condilomas, mas também existem subtipos altamente oncogênicos - 16, 18, 31, 33, provocando verrugas planas. Do momento em que o vírus entra no corpo até a transformação de uma neoplasia em maligna, pode levar de 10 a 20 anos.
Se houver papilomas grandes no corpo, que podem ser facilmente danificados na vida cotidiana, eles devem ser removidos.
Se o papilomavírus detectado no corpo não for tratado, o risco de contrair outras infecções aumenta dramaticamente. E com o curso de processos infecciosos paralelos, os papilomas começam a aparecer em outras partes do corpo, enfraquecendo o sistema imunológico. Acontece que é um círculo vicioso. Além disso, se alguns papilomas não forem removidos, podem degenerar em neoplasias oncológicas, o que significa que essa doença deve ser tratada com toda a seriedade e nunca deixar que o curso da doença siga seu curso.
























